Behandlungsspektrum Wirbelsäulenchirugie
In der Wirbelsäulenchirurgie der Charité Berlin bieten wir das vollständige Behandlungsspektrum für Erkrankungen und Verletzungen der gesamten Wirbelsäule – von der Halswirbelsäule bis zum Kreuzbein und Becken.
Unser Angebot umfasst sowohl konservative Maßnahmen als auch operative Therapien auf dem aktuellen Stand der wissenschaftlichen Leitlinien.
Unsere Sprechstunde steht allen Patient:innen offen, die eine wirbelsäulenchirurgische Einschätzung, eine Behandlungsplanung oder eine Zweitmeinung vor einer Wirbelsäulenoperation wünschen – unabhängig von Vorbefunden oder der bisherigen Diagnostik.
Ein besonderer Schwerpunkt liegt auf der Versorgung von ausgeprägten Fehlstellungen der Wirbelsäule im Kindes- und Erwachsenenalter. Für komplexe Krankheitsbilder entwickeln wir individuelle Therapiekonzepte in einem interdisziplinären Umfeld.
Ob bei Bandscheibenvorfall, Skoliose, Spinalkanalstenose, Tumoren, Frakturen oder Instabilitäten: In unserer Spezialsprechstunde für Wirbelsäulenchirurgie beraten wir Sie zu den Erkrankungen der Wirbelsäule – persönlich, strukturiert und leitlinienbasiert.
Degenerative Erkrankungen
Entzündliche und metabolische Erkrankungen
Verletzungen und Deformitäten
Tumorerkrankungen, vaskuläre und intraspinale Pathologie
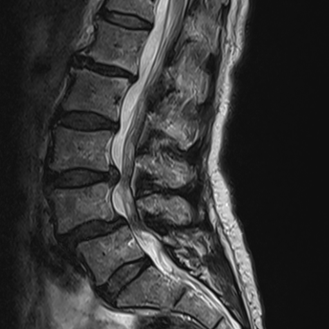
Wirbelgleiten
Spondylolisthese, auch als Wirbelgleiten bekannt, bezeichnet das Verrutschen eines Wirbels über den darunterliegenden. Am häufigsten tritt dieses Wirbelgleiten an der Lendenwirbelsäule (LWS) auf – in der Regel infolge altersbedingten Verschleißes, seltener durch angeborene Fehlbildungen oder Verletzungen.
Typische Symptome sind belastungsabhängige Rückenschmerzen. Bei fortgeschrittener Spondylolisthese kann eine Spinalkanalverengung (Spinalkanalstenose) entstehen, die zu Beinschmerzen, Taubheitsgefühlen oder einer reduzierten Gehstrecke führen kann. In manchen Fällen verläuft die Erkrankung jedoch beschwerdefrei.
Die Diagnostik bei Spondylolisthese erfolgt mittels Röntgenaufnahmen zur Beurteilung des Gleitgrades sowie einer MRT, um Nervenstrukturen und den Spinalkanal genau darzustellen.
Die Therapie richtet sich nach den Beschwerden und dem Fortschreiten der Erkrankung. Häufig wird zunächst eine konservative Behandlung mit Physiotherapie, Kräftigungsübungen und Schmerztherapie empfohlen. Bei Therapieversagen oder neurologischen Ausfällen (z. B. Muskelschwäche oder Gefühlsstörungen) kann eine Operation bei Wirbelgleiten erforderlich sein.
In der Wirbelsäulenchirurgie an der Charité Berlin bieten wir individuell geplante Operationen bei Spondylolisthesen an. Je nach Befund führen wir eine Dekompression eingeklemmter Nerven oder eine stabilisierende Fusion (Spondylodese) des betroffenen Segments durch. Unser Ziel ist die nachhaltige Schmerzlinderung und die Wiederherstellung der Stabilität Ihrer Wirbelsäule.
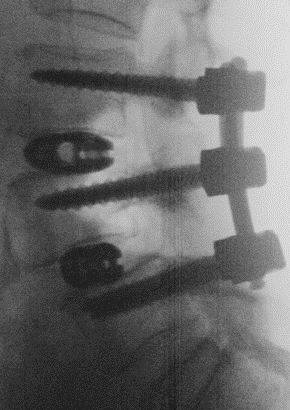
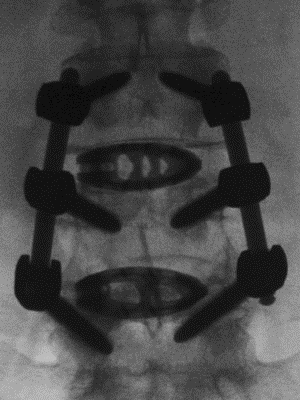
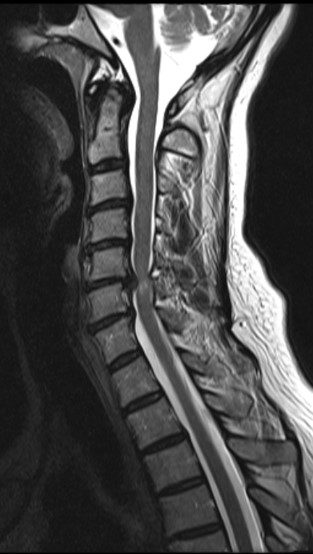
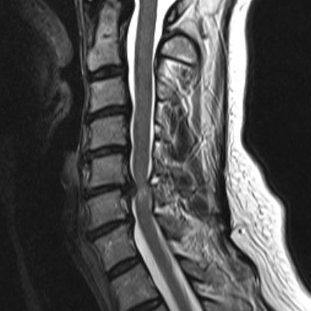
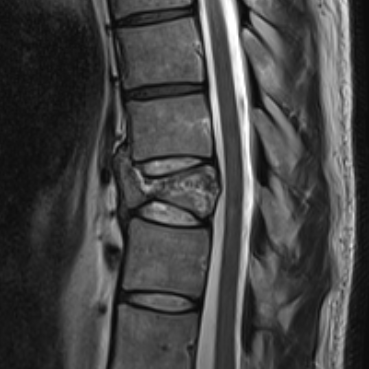
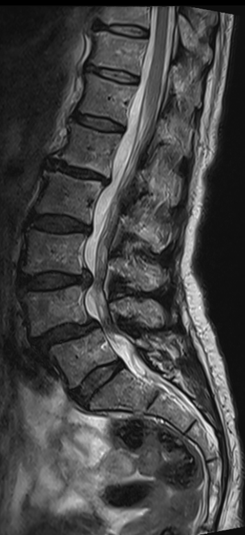
Bandscheibenvorfall und Bandscheibendegeneration
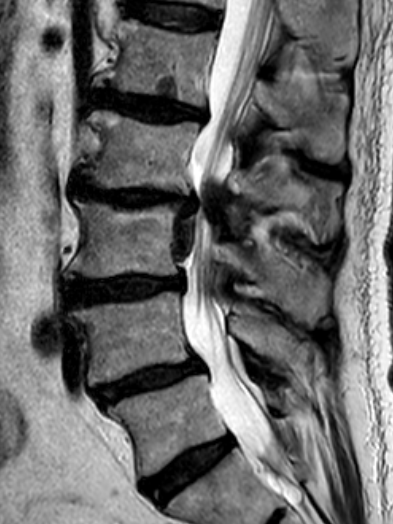
Ein Bandscheibenvorfall entsteht, wenn der weiche Gallertkern einer Bandscheibe durch Risse im äußeren Faserring in den Spinalkanal austritt. Dabei kann das vorgefallene Gewebe auf Nervenwurzeln drücken und Beschwerden wie Rückenschmerzen, ausstrahlende Beinschmerzen, Taubheitsgefühle oder in schweren Fällen auch Lähmungen verursachen. Der Schweregrad der Symptome hängt wesentlich von der Lage und Größe des Vorfalls ab – manche Patient:innen bleiben beschwerdefrei, andere leiden unter starken Einschränkungen.
Am häufigsten tritt ein Bandscheibenvorfall an der Lendenwirbelsäule (LWS) auf, typischerweise mit Schmerzen im unteren Rücken und einer Ausstrahlung ins Bein. Auch an der Halswirbelsäule (zervikal) kann es zu Vorfällen kommen, die Nacken- und Armschmerzen hervorrufen. Bandscheibenvorfälle an der Brustwirbelsäule sind dagegen selten.
Warnzeichen, bei denen dringend ärztliche Abklärung geboten ist, sind neurologische Ausfälle, Blasen- oder Darmfunktionsstörungen und anhaltend starke Schmerzen. Die Diagnose erfolgt über eine MRT-Untersuchung, mit der Lage, Ausmaß und die betroffenen Nerven exakt dargestellt werden können.
Die Behandlung richtet sich nach dem Beschwerdebild. In den meisten Fällen ist eine konservative Therapie ausreichend. Dazu zählen Physiotherapie, Schmerzmedikation und ggf. gezielte Infiltrationen im Bereich der betroffenen Nervenwurzel. Bei ausbleibender Besserung oder bei neurologischen Defiziten kann eine Operation des Bandscheibenvorfalls notwendig sein.
An der Charité – Universitätsmedizin Berlin führen wir minimalinvasive Eingriffe durch, bei denen das vorgefallene Gewebe mikroskopisch entfernt wird, um die eingeklemmten Nerven zu entlasten.
Im Bereich der Halswirbelsäule erfolgt die Operation meist von vorne – das Verfahren nennt sich anterior cervical discectomy and fusion (ACDF). Dabei wird die betroffene Bandscheibe vollständig entfernt und durch einen Platzhalter ersetzt – entweder in Form einer Bandscheibenprothese oder eines Cages zur Fusion. Dieses Verfahren schafft Raum für Nerven und Rückenmark und ermöglicht eine dauerhafte Schmerzreduktion sowie funktionelle Erholung.
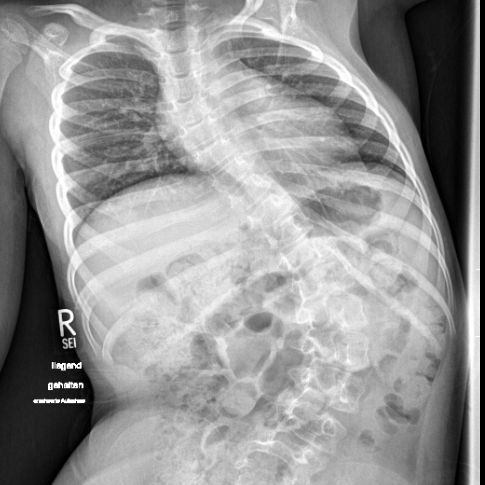
Skoliose
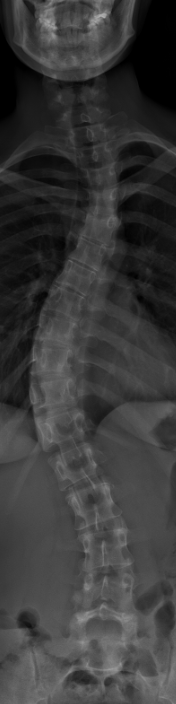
Idiopathische Skoliose :
Die idiopathische Skoliose ist die häufigste Form der Wirbelsäulenverkrümmung bei sonst gesunden Kindern, Jugendlichen und Erwachsenen. Sie betrifft etwa 90 % aller Skoliosen und ist durch eine dreidimensionale Krümmung der Wirbelsäule gekennzeichnet. Die Einteilung erfolgt nach Krümmungsgrad und Alter bei Erstdiagnose.
Viele Patient:innen zeigen zunächst keine Beschwerden, sichtbar wird die Skoliose oft durch eine Asymmetrie der Schultern, einen Rippenbuckel oder eine Verlagerung des Rumpfs. Die Diagnostik umfasst eine körperliche Untersuchung und ggf. Niedrigdosis-Röntgenaufnahmen der gesamten Wirbelsäule zur Bestimmung des Cobb-Winkels.
Die Behandlung erfordert ein interdisziplinäres, also fachübergreifendes, Konzept.
Grundpfeiler der konservativen Behandlung ist die spezialisierte Physiotherapie, etwa nach Katharina Schroth. Ziel ist die Aufrichtung und Rumpfstabilisierung durch gezieltes Training von Rücken- und Bauchmuskulatur. Ergänzend erfolgt bei Bedarf die Anpassung eines individuell gefertigten Korsetts, abhängig vom Schweregrad und dem Reifegrad des Skeletts.
Bei fortgeschrittener Skoliose ab etwa 50° oder rascher Progredienz ist häufig eine operative Behandlung erforderlich. Je nach Alter und Wachstumsphase werden entweder mitwachsende Systeme (z. B. Growing Rods) oder eine definitive Repositionsspondylodese durchgeführt. Ziel ist die Korrektur und Stabilisierung der Wirbelsäule zur langfristigen Erhaltung von Funktion und Lebensqualität.
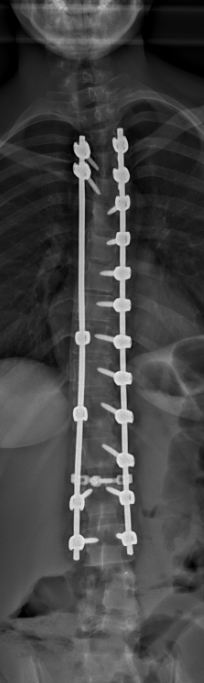
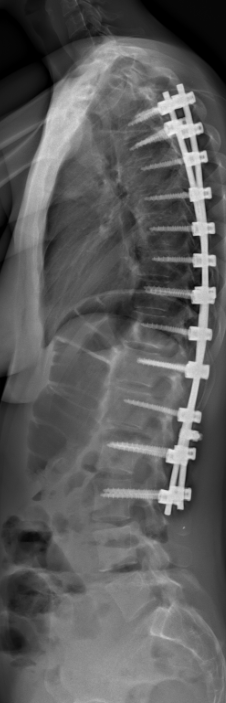

Sekundäre Skoliose:
Die sekundäre Skoliose bezeichnet eine strukturelle Wirbelsäulenverkrümmung, die als Folge einer klar identifizierbaren Grunderkrankung auftritt. Je nach Ursache unterscheidet man neuromuskuläre Skoliosen (z. B. bei Muskeldystrophien oder spastischen Lähmungen), kongenitale Skoliosen (angeborene Wirbelfehlbildungen) und syndromale Skoliosen (z. B. im Rahmen genetischer Erkrankungen wie dem Down-Syndrom oder Marfan-Syndrom).
Der Verlauf kann – abhängig von der Grunderkrankung – sehr unterschiedlich sein, erfordert jedoch fast immer eine individuell angepasste, interdisziplinäre Therapie. Ziel ist es, das körperliche Gleichgewicht zu erhalten, die Rumpfstabilität zu fördern und ein Fortschreiten der Verkrümmung möglichst zu vermeiden.
In frühen Stadien kommen skoliosespezifische physiotherapeutische Übungen sowie – abhängig von Mobilität und Ausmaß – maßgefertigte Korsetts oder Sitzschalenanpassungen zum Einsatz. Eine vollständige Korrektur ist selten möglich, jedoch können Haltung und Funktion oft verbessert werden.
Bei ausgeprägter Verkrümmung, rascher Progression oder zunehmender Einschränkung ist eine operative Versorgung notwendig. Je nach Alter und Wachstumspotenzial werden dabei wachstumslenkende Systeme wie Growing Rods oder eine Repositionsspondylodese durchgeführt.
An der Charité Berlin betreuen wir Kinder und Jugendliche mit sekundärer Skoliose in enger Zusammenarbeit mit Neuropädiatrie, Kinderorthopädie und Anästhesiologie – von der Früherkennung über konservative Maßnahmen bis zur operativen Skoliosekorrektur.
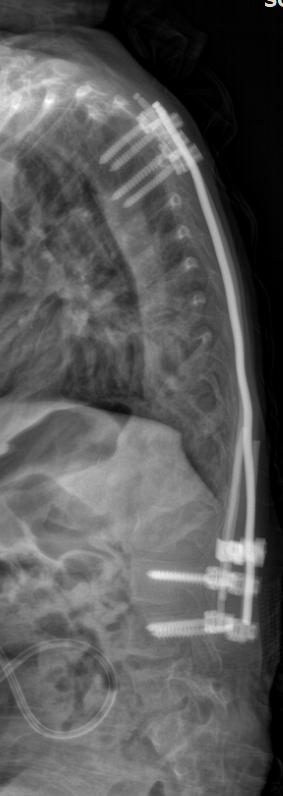
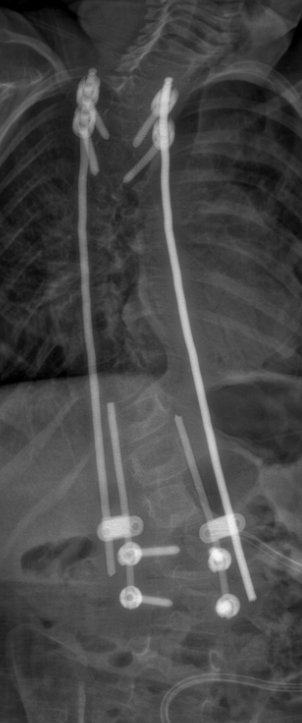
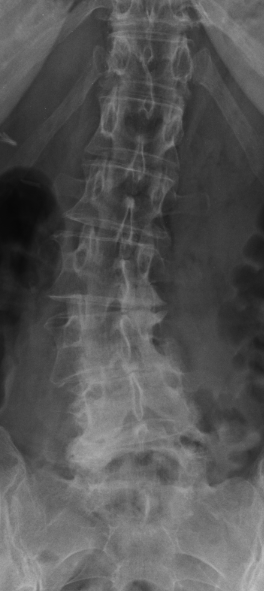
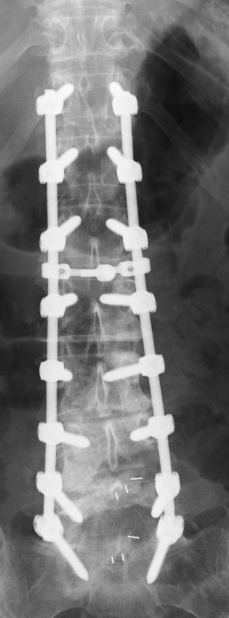
Degenerative Lumbalskoliose:
Die degenerative Lumbalskoliose entsteht im höheren Lebensalter durch Verschleiß an Bandscheiben und Wirbelgelenken. Diese strukturellen Veränderungen führen zu einer seitlichen Verkrümmung der Lendenwirbelsäule, häufig begleitet von einer Rotationsfehlstellung.
Typische Beschwerden sind Rückenschmerzen, Bewegungseinschränkungen sowie bei begleitender Spinalkanalstenose ausstrahlende Beinschmerzen und eine verminderte Gehstrecke. Die Diagnose erfolgt durch Röntgenaufnahmen und MRT, um das Ausmaß der Verkrümmung und mögliche Nervenkompressionen zu beurteilen.
Zunächst wird eine konservative Therapie mit Physiotherapie, Schmerzmitteln und ggf. Infiltrationen empfohlen. Wenn diese Maßnahmen nicht ausreichen oder neurologische Ausfälle auftreten, kann eine operative Skoliosekorrektur notwendig werden.
An der Charité Berlin erfolgt die operative Behandlung je nach Befund über ein Schrauben-Stab-System mit Spondylodese und ggf. Dekompression zur Entlastung eingeengter Nerven. Ziel ist es, die Wirbelsäule zu stabilisieren, Schmerzen zu lindern und die Mobilität nachhaltig zu verbessern.
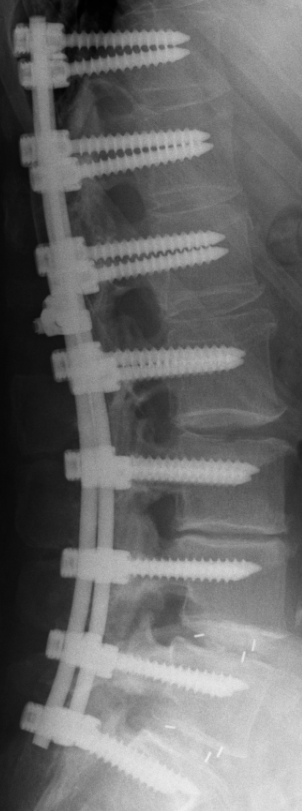
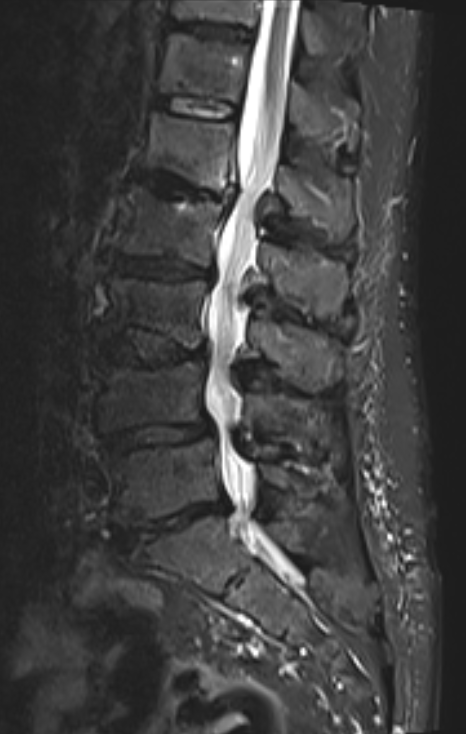
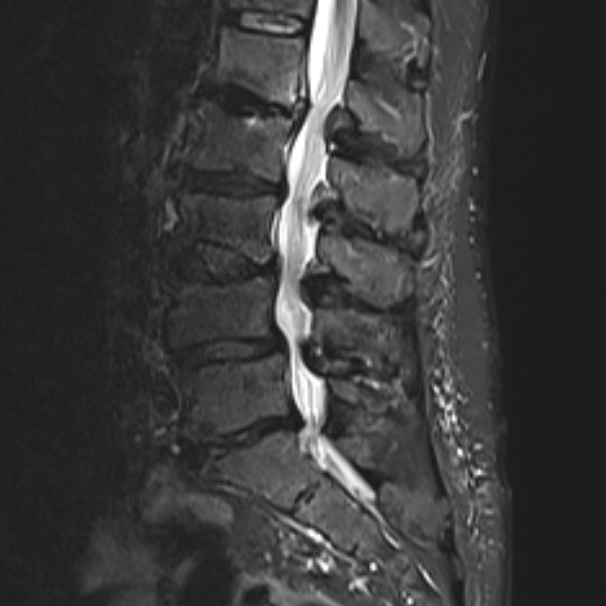
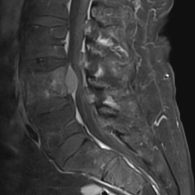
Spinalkanalstenose
Bei einer Spinalkanalstenose kommt es zu einer Einengung des Wirbelkanals, meist infolge altersbedingter Veränderungen der Wirbelsäule. Häufige Ursachen sind Bandscheibenverschleiß, Knochenanbauten (Spondylophyten) oder eine Verdickung der Bänder. Dadurch werden die im Spinalkanal verlaufenden Nerven eingeengt, was zu Schmerzen, einem Schwere- oder Schwächegefühl in den Beinen und einer deutlich eingeschränkten Gehstrecke führen kann. Seltener sind auch die Arme betroffen. In fortgeschrittenen Fällen können Taubheitsgefühle, Lähmungen oder Blasen- und Darmfunktionsstörungen auftreten.
Die Diagnose erfolgt in der Regel durch eine Magnetresonanztomographie (MRT). Damit lässt sich die Weite des Spinalkanals beurteilen und die Ursache der Einengung präzise bestimmen.
Zunächst wird eine konservative Therapie eingeleitet, bestehend aus Physiotherapie, Schmerzmitteln und ggf. gezielten Infiltrationen in den Spinalkanal. Wenn diese Maßnahmen nicht ausreichen oder bereits neurologische Ausfälle bestehen, ist eine operative Dekompression erforderlich.
An der Charité Berlin führen wir die Dekompression des Spinalkanals in der Regel mikroskopisch und minimalinvasiv über einen kleinen Hautschnitt durch. Ziel ist die Entlastung der Nerven und die Wiederherstellung der Gehfähigkeit. Besteht zusätzlich eine Wirbelsäuleninstabilität, kann ergänzend eine Stabilisierungsoperation (Spondylodese) notwendig sein.
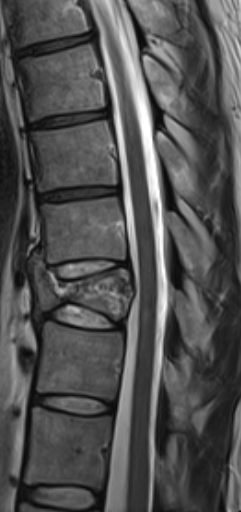
Fraktur
Traumatische Frakturen
Unfallbedingte Knochenbrüche der Wirbelsäulesogenannte traumatische Frakturen, entstehen durch starke Krafteinwirkungen – zum Beispiel bei Verkehrsunfällen, Stürzen aus großer Höhe oder Sportunfällen. Die Schwere reicht von stabilen Kompressionsfrakturen bis zu instabilen Brüchen mit Beteiligung des Rückenmarks, die zu neurologischen Ausfällen führen können. Typische Symptome sind starke Rückenschmerzen und Bewegungseinschränkungen, während in schweren Fällen auch Lähmungen oder Gefühlsstörungen auftreten können. Zur genauen Diagnose werden bildgebende Verfahren wie Röntgen, CT oder MRT eingesetzt, um das Ausmaß der Verletzung zu bestimmen. Die Behandlung richtet sich nach Art und Stabilität der Fraktur. Während stabile Brüche häufig konservativ mit Physiotherapie, Schmerztherapie und Mobilisierung behandelt werden können, erfordern instabile Frakturen eine operative Stabilisierung der Wirbelsäule.
An der Charité Berlin bieten wir ein breites Spektrum an modernen OP-Verfahren, von minimalinvasive Stabilisierungstechniken bis hin zur Notfalloperation bei drohender Nervenschädigung mit offener Dekompression und Fusion. Ziel ist es, die Wirbelsäule zu sichern, das Rückenmark zu schützen und die Mobilität der Patient:innen wiederherzustellen.
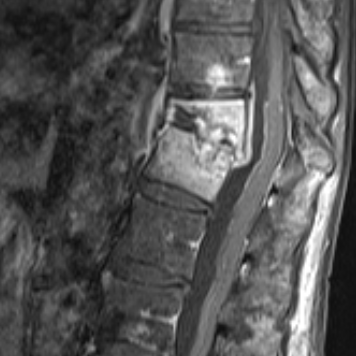
Osteoporotische Frakturen
Osteoporotische Wirbelkörperfrakturen treten häufig bei älteren Patient:innen auf und sind eine der Hauptmanifestationen der Osteoporose. Bereits geringe Belastungen können bei vorgeschädigtem Knochen zu Kompressionsfrakturen führen – insbesondere im Bereich der Brust- und Lendenwirbelsäule.
Betroffene klagen oft über plötzliche Rückenschmerzen, zum Teil mit Haltungsveränderungen oder Bewegungseinschränkungen. Die Diagnose erfolgt mithilfe von Röntgen, MRT oder DXA-Messung zur Beurteilung der Knochendichte.
Die Behandlung erfolgt je nach Stabilität und Schmerzintensität. Neben konservativen Maßnahmen wie analgetischer Therapie, Frühmobilisation und Osteoporosebehandlung kommen bei anhaltenden Schmerzen oder Einbruch des Wirbelkörpers minimalinvasive Verfahren wie die Kyphoplastie zum Einsatz. Dabei wird über einen kleinen Hautschnitt Knochenzement in den Wirbelkörper eingebracht, um ihn zu stabilisieren und Schmerzen zu lindern.
In seltenen Fällen mit Instabilität oder neurologischen Ausfällen kann eine zusätzliche operative Stabilisierung mit Schrauben-Stab-System (Spondylodese) erforderlich sein.
An der Charité Berlin erfolgt die Versorgung osteoporosebedingter Frakturen durch ein interdisziplinäres Team. Wir kombinieren hochmoderne Operationsmethoden mit einer individuell abgestimmten Osteoporosetherapie, um Folgeschäden zu vermeiden und die Lebensqualität nachhaltig zu sichern.
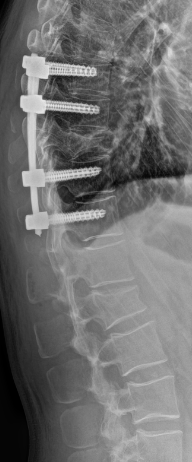
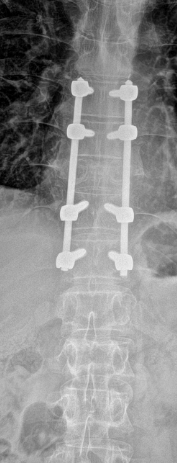
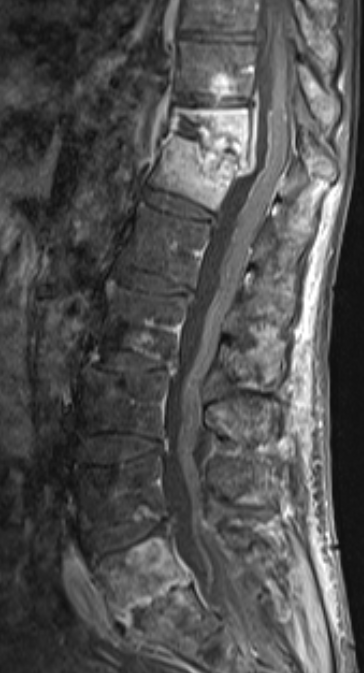
Infektion
Wirbelsäuleninfektionen entstehen meist durch bakterielle Erreger und führen zu einer Entzündung der Wirbelkörper (Spondylitis) oder der Bandscheiben (Spondylodiszitis). Die Keime gelangen entweder über den Blutkreislauf aus einem anderen Infektionsherd – z. B. bei Tuberkulose oder bakteriellen Infekten der Haut, Harnwege oder Zähne – in die Wirbelsäule, oder sie werden im Rahmen von Operationen, Injektionen oder offenen Verletzungen direkt eingeschleppt.
Typische Symptome sind lokale Rückenschmerzen, eine Schonhaltung, Fieber, Müdigkeit oder Nachtschweiß. Die Beschwerden entwickeln sich oft schleichend und bleiben in frühen Stadien leicht übersehbar.
Zur Diagnostik werden Blutuntersuchungen, MRT oder CT, sowie bei Bedarf eine gezielte mikrobiologische Abklärung durchgeführt, um den Erreger zu identifizieren und das Ausmaß der Entzündung festzustellen.
Die Therapie richtet sich nach dem Schweregrad. In den meisten Fällen erfolgt eine mehrwöchige intravenöse Antibiotikatherapie, oft begleitet von einer stationären Überwachung. Bei Abszessen, neurologischen Ausfällen oder Instabilität der Wirbelsäule ist eine operative Behandlung notwendig – etwa durch chirurgische Sanierung, Dekompression und ggf. Stabilisierung (Spondylodese).
An der Charité Berlin bieten wir eine umfassende, interdisziplinäre Versorgung dieser komplexen Erkrankungen – in Zusammenarbeit mit Infektiologie, Mikrobiologie und Wirbelsäulenchirurgie. Wird die Infektion frühzeitig erkannt, sind die Heilungschancen of gut – insbesondere bei Kindern.
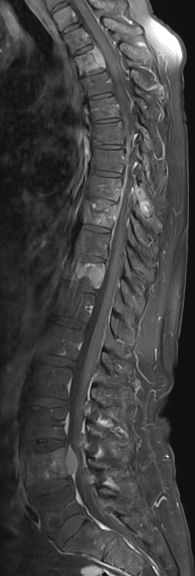
Tumor
Die Therapie von Tumoren und Metastasen erfolgt stets interdisziplinär in enger Zusammenarbeit mit Onkologen, Strahlentherapeuten und weiteren Fachbereichen, basierend auf den neuesten wissenschaftlichen Erkenntnissen.
Wirbelsäulentumoren werden nach ihrem Ursprung in primäre Tumoren (die direkt an der Wirbelsäule entstehen) und sekundäre Tumoren (Metastasen, die sich von anderen Tumoren ausbreiten) unterteilt.
Primäre Tumoren der Wirbelsäule sind selten und können entweder gutartig (benigne) oder bösartig (maligne) sein. Zu den gutartigen Tumoren oder tumorähnlichen Veränderungen zählen Hämangiome, Osteoidosteome, Osteoblastome, eosinophile Granulome und aneurysmatische Zysten. Eine Zwischenform zwischen gutartig und bösartig stellen semimaligne Tumoren dar, wie beispielsweise Riesenzelltumoren. Bösartige primäre Wirbelsäulentumoren umfassen unter anderem das Plasmozytom/Multiple Myelom, Osteosarkom, Ewing-Sarkom, Osteochondrom und das Lymphom.
Sekundäre Wirbelsäulentumoren entstehen durch die Absiedlung von Krebszellen aus anderen Primärtumoren und treten deutlich häufiger auf als primäre Wirbelsäulentumoren. Besonders oft finden sich Metastasen in der Wirbelsäule bei Krebserkrankungen der Brust (Mammakarzinom), Prostata oder Lunge. Auch Tumore der Niere oder Schilddrüse können im fortgeschrittenen Stadium Metastasen an der Wirbelsäule bilden.
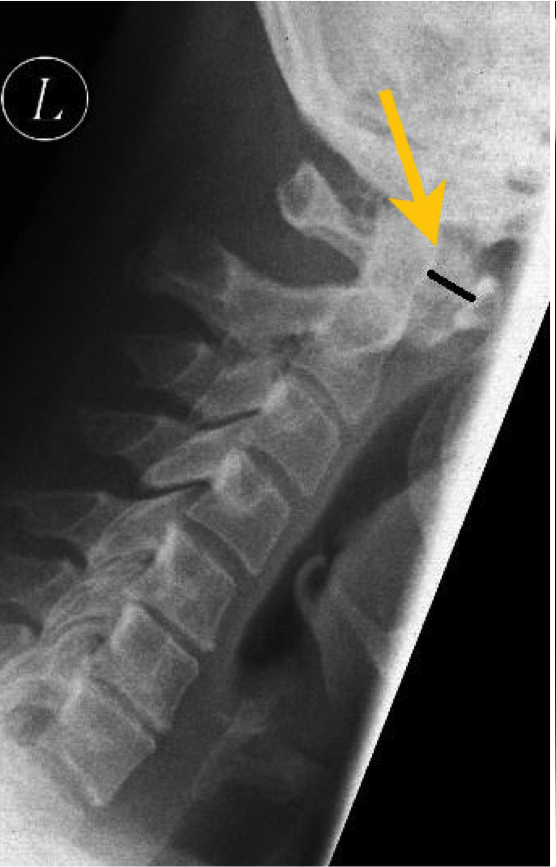
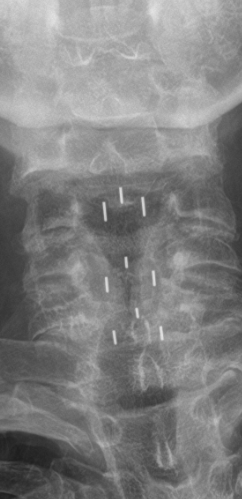
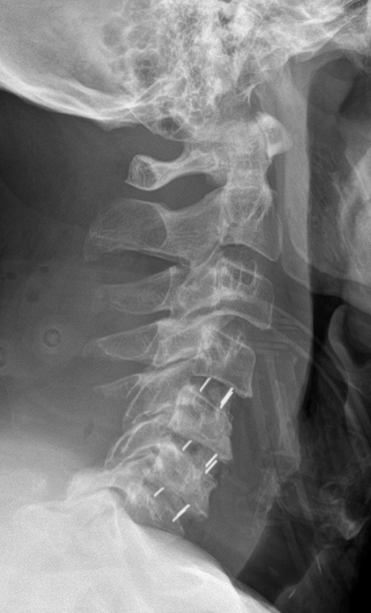
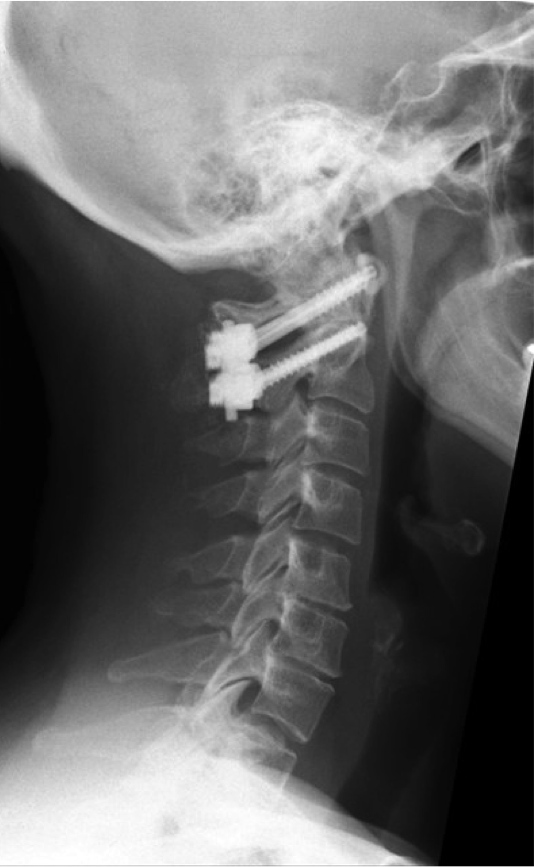
Instabilität der oberen Halswirbelsäule (C1/C2)
Bei einer Instabilität der oberen Halswirbelsäule, insbesondere im Bereich zwischen Atlas (C1) und Axis (C2), besteht ein krankhaft vergrößerter Abstand zwischen den Wirbelkörpern. Dies kann zu einer mechanischen Unsicherheit der Kopfgelenke und damit zu potenziell gefährlichen Verschiebungen im oberen HWS-Bereich führen. In bildgebenden Verfahren wie dem seitlichen Röntgenbild, besonders in Beuge- und Streckpositionen, lässt sich diese Instabilität eindeutig darstellen. Weitere Untersuchungen mittels CT und MRT sind notwendig, um das Ausmaß und die Ursache genauer einzuordnen.
Mögliche Auslöser sind angeborene Fehlbildungen, Traumata, oder entzündlich-rheumatische Erkrankungen wie die rheumatoide Arthritis. Betroffene klagen häufig über Nackenschmerzen, die nicht auf konservative Behandlungen wie Krankengymnastik, Schmerzmedikation oder Massagen ansprechen.
Je nach Schweregrad der Instabilität kann zunächst eine Ruhigstellung mittels Halsorthese erfolgen. Bei hochgradiger Instabilität oder bei neurologischen Symptomen ist jedoch eine operative Stabilisierung erforderlich.
An der Charité Berlin führen wir in diesen Fällen eine C1/C2-Fusion durch, bei der der erste und zweite Halswirbel entweder von dorsal (hinten) oder in speziellen Fällen ventral (von vorne) mittels Schrauben-Stab-Systemen dauerhaft fixiert werden. Ziel ist es, die Stabilität der oberen Halswirbelsäule wiederherzustellen und neurologische Komplikationen zu vermeiden.
Chronischer unterer Rückenschmerz
Chronic Low Back Pain (cLBP) bezeichnet anhaltende oder wiederkehrende Schmerzen im unteren Rücken, die länger als drei Monate bestehen. Die Ursachen sind vielfältig und können von Muskelverspannungen und Fehlhaltungen bis hin zu Bandscheibendegenerationen oder entzündlichen Erkrankungen reichen.
Die Therapie von chronischen Rückenschmerzen umfasst verschiedene Ansätze, die individuell kombiniert werden. Physiotherapie und Bewegungstherapie spielen eine zentrale Rolle, indem gezielte Übungen die Rumpfmuskulatur stärken und die Beweglichkeit verbessern. Ergänzend kann eine medikamentöse Therapie mit Schmerzmitteln, entzündungshemmenden Medikamenten oder Muskelrelaxantien zur Linderung der Beschwerden beitragen. Auch interventionelle Verfahren wie Injektionen, Nervenblockaden oder minimalinvasive Eingriffe können zum Einsatz, um die Schmerzquelle gezielt zu behandeln. Durch eine Kombination dieser Maßnahmen lässt sich die Lebensqualität der Betroffenen nachhaltig verbessern.
Informationen zur interdisziplinären, multimodalen Schmerzstation finden sie hier.
©Urheberrecht. Alle Rechte vorbehalten. Sprechstunden Donnerstags und Freitags, Termine nach Vereinbarung. Charité Bettenhochhaus 2. Etage, Luisenstraße 64, 10117 Berlin.
Wir benötigen Ihre Zustimmung zum Laden der Übersetzungen
Wir nutzen einen Drittanbieter-Service, um den Inhalt der Website zu übersetzen, der möglicherweise Daten über Ihre Aktivitäten sammelt. Bitte überprüfen Sie die Details in der Datenschutzerklärung und akzeptieren Sie den Dienst, um die Übersetzungen zu sehen.